Хронические инфекционные болезни у детей встречаются ненамного реже острых инфекционных состояний, а термин «оппортунистические инфекции» перестал быть сугубо специальным для инфекционистов и гинекологов. Теперь с этой проблемой сталкиваются все врачи, в том числе педиатры.
Современные методы диагностики, в частности определение антител в крови методом ИФА и определение ДНК возбудителя методом ПЦР, продемонстрировали, что инфицированность людей оппортунистическими инфекциями достигает 90–99%.
Что такое оппортунистические инфекции
Так обозначаются распространенные хронические инфекционные заболевания, вызываемые условно патогенными микроорганизмами разных типов (вирусы, бактерии, простейшие, внутриклеточные микробы), поражающими преимущественно слизистые оболочки и лимфатическую систему, передающимися разными путями и имеющими ряд закономерностей.
Главная особенность всех хронических инфекций – возможность существования в активной и «спящей» (латентной) форме, а также «айсберговый» тип существования (рис. 1). Большинство микроорганизмов присутствует в организме в неактивной форме, как подводная невидимая часть айсберга.

Для организма такие неактивные микроорганизмы не представляют угрозы, клинической картины не вызывают, иммунная система на них практически не реагирует, и, самое главное, на неактивные формы не действуют этиотропные препараты (антибиотики, противовирусные и другие средства). Активных микробов меньше, они уязвимы для лекарств, вызывают клинические проявления, на них вырабатываются антитела (врачи начинают «видеть» хроническую инфекцию, как надводную часть айсберга). Соотношение активных и неактивных форм зависит от состояния иммунной системы. В случае адекватной работы иммунной системы хроническая инфекция может быть полностью подавлена, т.е. практически все микроорганизмы будут находиться в неактивной форме, а человек не только будет физически здоров, но и антитела на данную инфекцию будут на низком уровне (в пределах нормы).
 |
При ослаблении иммунитета происходит активизация значительных количеств оппортунистических микробов, соотношение «спящих» и активных смещается в сторону последних, нарастает клиническая картина. В этот момент лечение будет максимально эффективным. Знание этих особенностей оппортунистических инфекций помогает выбрать правильную и эффективную лечебную тактику.
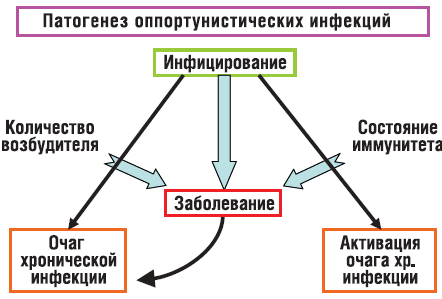
Формирование очагов хронических (оппортунистических) инфекций происходит так, как изображено на рисунке 2. Инфицирование становится заболеванием, если нарушается баланс между количеством возбудителя, попавшего в организм, и состоянием иммунной системы. При ослабленном иммунитете даже небольшое количество микроба может создать проблемы, а большое количество микроорганизмов вызовет заболевание и при неослабленном иммунитете.
Вторичные заболевания у больных ВИЧ-инфекцией
Некоторые микроорганизмы могут вызвать острое заболевание, а потом перейти в хроническую форму; например, это характерно для вируса Эпштейн Барр – возбудителя инфекционного мононуклеоза. Другие возбудители могут формировать хроническое заболевание без стадии острой болезни, например лямблии (острая форма лямблиоза встречается очень редко). Активизация хронической инфекции может произойти на фоне инфицирования любым другим микробом, тогда к клиническим проявлениям, характерным для этого микроорганизма, присоединяются клинические проявления, характерные для хронического очага. Например, ребенок заболевает ОРВИ, через несколько дней присоединяются симптомы кишечных нарушений. Это может быть активизацией очага хронической инфекции в ЖКТ, спровоцированной ОРВИ.
Эпидемиология
Для оппортунистических инфекций характерны всевозможные пути заражения:
- воздушно капельный (хламидии, легочные микоплазмы); передаваться могут как активные, так и неактивные формы, если человек является не только носителем, но и выделителем микроба в окружающую среду (большинство людей являются носителями, примерно 15% – выделители);
- фекально оральный (хламидии – Ch. psittaci, лямблии); хламидийная инфекция характерна для птиц, животных. Экскременты перемешиваются с землей, загрязняют руки и продукты, при попадании загрязненных и инфицированных элементов в кишечник там может сформироваться очаг хронической инфекции;
- половой (урогенитальный хламидиоз, оппортунистические инфекции); вертикальный (трансплацентарно, во время родов); за счет того, что хронические инфекции существуют в виде активных и неактивных форм (рис. 1), возможен такой способ передачи инфекции от матери плоду: у беременной женщины существует оппортунистическая инфекция в латентной форме, клинических проявлений нет, антитела в крови – в пределах нормы или не выявляются. Происходит вертикальная передача инфекции плоду (передаются неактивные формы), у родившегося ребенка в какой-то момент происходит активизация инфекции;
- трансмиссивный (через кровь и насе комых).
 |
Закономерности влияния на организм
Любой очаг хронической инфекции может вызвать следующие нарушения в организме:
- нарушение функции той системы, где локализуется данный очаг. Очаги хронической инфекции ЖКТ приводят к функциональным нарушениям: дисбактериозу кишечника, диспанкреатизму, дискинезии кишечника и желчевыводящих путей и т.п. Инфекции, тропные к лимфатической системе, вызывают лимфа денопатии. Инфекции дыхательных путей – различные респираторные дисфункции, хронический кашель, хронические заболевания верхних дыхательных путей. Если локализация инфекции мочеполовая система – гинекологические и урологические болезни, а также инфекции мочевыводящих путей;
- ослабление иммунной системы – это не дает возможности организму справиться с очагом хронической инфекции, приводит к появлению новых очагов, а также к частым ОРВИ у детей (часто болеющие дети) и другим проявлениям иммунной дисфункции;
- сенсибилизация с последующим формированием аллергических болезней. Очаги хронической инфекции ЖКТ могут быть одной из главных причин развития атопического дерматита и рецидивирующей крапивницы. Хронические инфекции дыхательной системы способствуют развитию бронхиальной астмы, поллиноза;
- хроническая интоксикация. Продукты жизнедеятельности микроорганизмов и пара зитов могут быть причиной неврологических нарушений, в том числе судорожного синдро ма, бруксизма (скрипение зубами), а также на рушений сна, аппетита, эмоциональной ла бильности, капризности, раздражительности, агрессивности;
- нарушения обмена веществ.
Наличие даже одного направления клинической картины должно наводить педиатра на предположение о поиске хронических (оппортунистических) инфекций.
Принципы диагностики
Выявление инфекционного фактора может идти по двум направлениям.
- Поиск возбудителя (микробиологические методы, посевы и т.п.), его ДНК (метод ПЦР) или продуктов его жизнедеятельности (биохимические методы).
- Выявление иммунной реакции организма на инфекцию (поиск антител методом ИФА и др.). Особенности разных методов диагностики представлены в таблице 1.
- методы определения ДНК (ПЦР-диагностика) или посев;
- возможно, когда возбудитель локализуется на доступных слизистых оболочках (верхние дыхательные пути, наружные половые органы);
- ПЦР-диагностика «не отличает» живых микробов от убитых, на посев может потребоваться много времени.
- ИФА-диагностика – выявление антител классов М, G, А
- можно выявить инфекции с любой локализацией, в т.ч. «спрятанные» в слизистых оболочках или лимфатической системе;
- можно выявить стадию болезни: первичное заражение, активизация, хроническое течение;
- нельзя быстро отследить динамику после лечения, так как антитела долго (4-6 месяцев)сохраняются в крови
Для первичной диагностики большинства оппортунистических инфекций лучше применять исследование крови – выявление антител. При этом диагностически значимым является повышение количества антител класса G. Методы ИФА и ПЦР могут дополнять друг друга. Возможна такая ситуация: все исследования показали отсутствие инфекции (т.е. ее нет ни по результатам ИФА, ни методом ПЦР или посевом), но это не означает, что микроба нет в организме, он может быть в «спящей» форме и неактивным. Если женщина перед беременностью или во время нее сдавала анализы и оппортунистические инфекции не были выявлены, а у ребенка выявится, например, хламидиоз, это может означать внутриутробное инфицирование неактивным микробом и активизация его у ребенка уже после рождения.
Трактовка результатов анализов представлена в таблице 2. В двух последних строках – ситуации, не требующие лечения.
| IgG | IgM | IgA | ПЦР | Трактовка |
| ↑ | N | N | ↑ или N | Инфекция есть (или есть иммунная память) |
| ↑ или N | ↑ | N | — | Активная фаза (недавнее первичное инфицирование) |
| ↑ или N | ↑ или N | ↑ | — | Активизация хронической инфекции |
| N | N | N | ↑ | Инфекция неактивна (или убитые микробы) |
| N | N | N | N | Инфекции нет (или нет клинически значимой) |
Повышение антител класса G выше диагностически значимых титров к какой либо хронической инфекции при первичной диагностике должно трактоваться как наличие этой инфекции и требует терапевтических действий: иммунокоррекции или активной этиотропной терапии.
Актуальные в педиатрии хронические инфекции
Бактериальные инфекции, вызванные условно патогенной флорой (УПФ)
Возбудители: гемолизирующая кишечная палочка, золотистый стафилококк, гемолизирующие стрептококки, клебсиеллы, лактозонегативные энтеробактерии и др. Живут на слизистых оболочках и в просвете ЖКТ, дыхательных, мочевыводящих путей.
Диагностика: бактериологические посевы – мазки из ВДП, половых органов, посевы на стерильность, исследования фекалий «на дисбактериоз».
Тактика педиатра: иммунокоррекция, применение фаготерапии, антисептиков. Применение антибиотиков показано в острую фазу (фебрильная температура, выраженность клинических проявлений).
Хламидийная инфекция
Возбудители: Ch. trachomatis, Ch. pneumoniae, Ch. psittaci. Вызывают внутриклеточные инфекции, поражающие слизистые оболочки и лимфатическую систему. Могут поражать все системы, где есть слизистая оболочка: конъюнктива глаза (интранатальное инфицирование); верхние дыхательные пути (ВДП), нижние дыхательные пути (воздушно капельный путь); слизистая ЖКТ (фекально оральный путь); мочеполовая система (половой путь или занос через лимфатическую систему);
Источники заражения:
- Человек, как здоровые носители, так и те, у кого активная форма болезни, при условии локализации на слизистых, сообщающихся с окружающей средой. Считается, что носителями хламидий являются более 90% людей.
- Птицы (попугаи, голуби, воробьи и др.). Хламидии выделяются с птичьим пометом, помет попадает в почву и на продукты питания, заражение человека происходит фекально оральным или воздушно-капельным путем.
- Кошки, мелкий рогатый скот (козы).
Инфицирование – еще не заболевание. Клинические признаки появляются при ослаблении иммунитета.
Клиническая картина зависит от локализации и активности хламидий:
- конъюнктивит (бывает у новорожденных детей при интранатальном инфицировании);
- хронические рецидивирующие заболевания ВДП (тонзиллит, фарингит), а также острые заболевания (ангина);
- рецидивирующие бронхиты или пневмонии, бронхообструкция, астма;
- хроническая дисфункция ЖКТ, дисбактериоз, не поддающийся лечению;
- атопический дерматит (хламидии, будучи внутриклеточной инфекцией, могут приводить к повреждению гистаминобразующих тучных клеток слизистых оболочек) с торпидным течением без эффекта от лечения;
- острые и рецидивирующие заболевания мочевыводящих путей, вульвиты и другие поражения половой системы.
- у детей диагноз подтверждается методом ИФА по выявлению антител;
- метод ПЦР и другие исследования, направленные на выявление возбудителя, практически не имеют смысла, поскольку локализация инфекции происходит чаще всего в труднодоступных для исследования местах (например, глубоко в бронхах или в слизистой оболочке кишечника);
- мазок из зева на выявление хламидий (методом ПЦР) нужен только для выявления степени эпидемиологической опасности, но не может быть основанием для назначения лечения;
- направление на анализы крови для выявления антител к хламидиям – по клинической картине и при наличии эпидемиологических указаний (при выявлении хламидийной инфекции в близком окружении).
Врачебная тактика при хламидийной инфекции. Применение антибактериальной терапии показано только при наличии признаков активности хламидийной инфекции, иначе не будет эффекта.
Показания для антибактериальной терапии:
- любое острое состояние, требующее назначения антибиотика: ангина, пневмония, острый бронхит, гнойный отит, гнойный тонзиллит, гайморит в стадии обострения;
- ОРЗ с высокой температурой (более 38,0 °С) более 3–5 дней;
- ОРЗ с температурой выше 37,0 °С, если она держится более 7–10 дней подряд;
- бронхообструктивный синдром; приступ бронхиальной астмы (если наличие хламидийной инфекции подтверждено анализами);
- затяжной кашель более 3 недель;
- обострение дерматита (если наличие хламидийной инфекции подтверждено анализами);
- неэффективность лечения аллергических болезней.
Все эти симптомы могут возникнуть при активизации хламидий за счет ослабления иммунной системы. В этот период они становятся максимально уязвимыми, а лечение – максимально эффективным. Нужно только применить правильный антибиотик!
При подтвержденной хламидийной инфекции или подозрении на нее в случаях, когда нужен антибиотик, можно применять только те антибиотики, которые действуют на хламидии: макролиды, фторхинолоны, препараты тетрациклинового ряда. У детей используются толь ко макролиды! Применение «неправильного» антибиотика (пенициллинового ряда или цефалоспоринов) при хламидийной инфекции приведет не только к упущенной возможности значительно сократить количество хламидий в период их максимальной уязвимости, но и усилит их, позволив распространиться на соседние участки слизистых оболочек. Это в итоге приводит к аллергизации и астматизации (к этому же приводит и несвоевременное применение антибиотика).
Примерная схема лечения в острый период хламидийной инфекции:
- Свечи Виферон и/или КИПферон для укрепления иммунной системы и повышения эффективности антибиотика, 10 дней.
- Антибиотик – макролид (кларитромицин, рокситромицин, мидекамицин, джозамицин, спирамицин), курс 10 дней.
Вне периода активности применяются общеукрепляющие средства и иммунокоррекция.
Микоплазменная инфекция
Возбудители: М. pneumoniae, М. hominis. Вызывают внутриклеточные инфекции, поражающие слизистые оболочки. Излюбленная локализация: дыхательные пути (как верхние, так и нижние) и мочеполовая система (МПС).
Источники заражения: человек – как здоровые носители, так и те, у кого активная форма при условии локализации на слизистых, сообщающихся с окружающей средой. Считается, что носителями микоплазм являются более 90% людей.
Клиническая картина – заболевания дыхательных путей и МПС. До 30% бронхиальной астмы ассоциировано с наличием микоплазменной инфекции, удачное лечение которой может избавить человека от заболевания или существенно улучшить его течение.
Диагностика и лечебная тактика при микоплазменной инфекции не отличаются от таковой при хламидийной инфекции.
Вирусные хронические инфекцииВозбудители: вирус Эпштейн Барр (ВЭБ), вирусы простого герпеса 1 го, 2 го, 6 го типов (ВПГ), цитомегаловирусы (ЦМВ) и др.
Для ВЭБ характерны как острое заболевание (инфекционный мононуклеоз), так и хроническое течение по типу оппортунистической инфекции. Для ВПГ 6 го типа характерны острые состояния по клинической картине, напоминающие инфекционный мононуклеоз.
При хроническом течении данные заболевания полностью подчиняются «правилам» оппортунистических инфекций: «айсберговый» тип, активизация при любом другом инфицировании. Характерно поражение лимфоузлов: при активизации ВЭБ или ВПГ 6-го типа развиваются лимфаденопатии той или иной степени тяжести (вплоть до гнойных лимфаденитов). ОРЗ осложняются увеличением лимфоузлов, в редких случаях рецидив инфекционного мононуклеоза; активизация ВПГ 1 го, 2 го типов приводит к появлению типичных везикулярных высыпаний на коже или слизистых.
Диагностика. Исследование крови на антитела (ИФА), диагностически значимым критерием является повышение уровня IgG; возможно также выявление методом ПЦР со слизистых зева.
Лечебная тактика. При выявленном носительстве ВЭБ в период протекания ОРЗ нужно проводить противовирусную терапию (Арбидол, Виферон, Изопринозин) в сочетании с иммунокоррекцией; лечебные мероприятия наиболее эффективны в период обострения.
Выводы
- Хронические инфекционные заболевания вызывают разнообразные синдромы: нарушение функции пораженной системы, ослабление иммунной системы, сенсибилизацию организма (аллергические болезни), хроническую интоксикацию, нарушения обмена веществ. По этим признакам можно заподозрить хроническую инфекцию и рекомендовать обследование, направленное на ее выявление.
- Ведущим методом диагностики хронических и оппортунистических инфекций является выявление в крови антител класса G выше диагностического титра.
- Для хронических инфекций характерен «айсберговый» тип носительства: небольшое количество активных форм и значительно большее – «спящих», неактивных и неуязвимых для этиотропной терапии.
- Активизация хронических инфекций сопровождается нарастанием клинической картины, появлением новых симптомов дополнительно к симптомам острого заболевания. Активизировать очаг хронической инфекции может любой инфекционный агент, попавший в организм, а также любые факторы, ослабляющие функцию иммунной системы.
- Во время активизации хронические инфекции максимально уязвимы, а этиотропное лечение максимально эффективно. И наоборот, применение этиотропной терапии в неактивный период не дает эффекта.
Что должен делать работник с высоким риском заболевания оппортунистической инфекцией
Лучший способ предотвратить оппортунистические инфекции — это повысить количество CD4-клеток с помощью APT. Тем не менее даже в эпоху APT инфекции продолжают возникать по ряду причин: для увеличения количества CD4-клеток у пациентов с глубокой иммуносупрессией требуется время, восстановление иммунитета при APT может быть неполным, и число CD4-клеток на фоне APT может снижаться из-за развития резистентности к препаратам.
а) Предотвращение заражения. Лучший способ избежать инфекции — это предотвратить контакт с возбудителем. Однако это не всегда возможно. Многие оппортунистические заболевания возникают на фоне реактивации скрытой/ латентной инфекции (вируса Herpes simplex, вируса Varicella zoster, ЦМВ). Другими примерами служат токсоплазмоз, криптококкоз и глубокие микозы.
1. Безопасная вода и пища. Криптоспоридиоз, микроспоридиоз и цистоизоспороз могут передаваться через воду. Если доступа к безопасной воде нет, то перед употреблением воду следует кипятить. При ВИЧ-инфекции значимы связанные с пищей заболевания, особенно вызванные сальмонеллами.
Употребление в пищу сырого или недостаточно термически обработанного мяса может привести к заражению токсоплазмой. Люди, живущие с ВИЧ-инфекцией, должны быть проинформированы о гигиене питания и важности правильного приготовления мяса.
2. Туберкулез. Меры профилактики необходимы при наличии заболевшего в доме или медицинских учреждениях. Надлежащая вентиляция, маски и обучение процедурам безопасного кашля снижают риск инфицирования.
3. Борьба с переносчиками малярии. У ВИЧ-инфицированных малярия встречается чаще и протекает тяжелее. Наиболее экономически эффективным способом борьбы с переносчиками малярии является использование сеток, пропитанных инсектицидом. Полезным может быть уменьшение количества стоячих водоемов и их обработка инсектицидами и ларвицидами.
4. Безопасный секс. ВИЧ-инфицированные пациенты должны практиковать безопасный секс, чтобы уменьшить передачу ВИЧ. Даже если их партнеры тоже инфицированы ВИЧ, следует использовать презервативы, чтобы предотвратить передачу резистентных к APT мутантных штаммов ВИЧ. Безопасный секс также снижает риск заражения ВПГ и ВГЧ 8-го типа.
5. Домашние питомцы. Toxoplasma gondii можно заразиться от котят или убирая кошачий туалет, поэтому людям, живущим с ВИЧ-инфекцией, следует избегать уборки за кошками. Криптоспоридиоз также может передаваться от домашних животных, и пациентам следует рекомендовать мыть руки после контакта с ними.
б) Химиопрофилактика. Химиопрофилактика — это использование противомикробных препаратов для предотвращения инфекций. Первичная профилактика используется для предотвращения появления оппортунистических инфекций, вторичная — для предотвращения рецидивов (см. табл. 11). Вторичную профилактику можно прекратить, когда APT приводит к повышению числа CD4-клеток более 200/мм 3 , для ЦМВ и МАС профилактика может быть прекращена, если число CD4-клеток превышает 100/мм 3 .
1. Первичная профилактика ко-тримоксазолом. Ко-тримоксазол предотвращает развитие ряда оппортунистических инфекций (табл. 15), в результате чего уменьшается частота госпитализаций и смертность. Показаниями к началу приема ко-тримоксазола являются клинические (III или IVстадия ВИЧ-инфекции по ВОЗ) либо лабораторные (количество CD4-клеток менее 200/мм 3 ) признаки иммуносупрессии. В странах с низким уровнем дохода, где широко распространены малярия и/ или тяжелые бактериальные инфекции, ВОЗ рекомендует начинать применение ко-тримоксазола независимо от количества CD4-клеток или клинической стадии.
Рекомендуемая доза составляет 960 мг/сут, но исследования показали, что половина этой дозы также эффективна, но менее токсична. Профилактический прием ко-тримоксазола может быть прекращен, когда на фоне APT количество CD4-клеток превысит 200/мм 3 , за исключением стран с низким уровнем дохода, где он должен продолжаться пожизненно.
Профилактика ко-тримоксазолом переносится хорошо. Самый частый побочный эффект — пятнисто-папулезная сыпь. Если ее появление не сопровождается системными проявлениями или поражением слизистых оболочек, следует предпринять попытку десенсибилизации или продолжить лечение под прикрытием антигистаминных средств. Прием ко-тримоксазола в профилактическом режиме очень редко вызывает нейтропению; рутинный мониторинг показателей крови не требуется. При непереносимости ко-тримоксазола назначается дапсон в дозе 100 мг/сут.
Он эффективен для профилактики пневмоцистной пневмонии, но практически не влияет на развитие других оппортунистических инфекций, предотвращаемых ко-тримоксазолом.
2. Профилактика туберкулеза. При отсутствии APT химиопрофилактика (изониазид ± рифамицин) снижает риск развития активных форм ТБ только у ВИЧ-инфицированных пациентов с положительной туберкулиновой пробой. Проба Манту на фоне ВИЧ-инфекции считается положительной при появлении уплотнения диаметром 5 мм и более. Последние данные указывают на то, что туберкулиновые пробы не позволяют предсказывать эффект у пациентов, начинающих APT или получающих APT в условиях высокой распространенности ТБ.
Количество CD4-клеток или клинические показания к началу или прекращению химиопрофилактики ТБ не определены. Перед началом профилактической терапии важно исключить активный ТБ, и было показано, что для этого достаточно скрининга симптомов (табл. 16). Обычная продолжительность профилактической терапии изониазидом составляет 6 мес, но это не обеспечивает долгосрочного снижения риска развития ТБ. Изониазид в течение 36 мес гораздо более эффективен у людей с положительной туберкулиновой пробой, а рифампицин или рифапентин в сочетании с изониазидом в течение 12 нед по меньшей мере так же эффективны, как изониазид в течение 6—12 мес.
P.S.В России показаниями к химиопрофилактике ТБ у больных ВИЧ-инфекцией являются снижение количества CD4-лимфоцитов менее 350/мкл или принадлежность к группам высокого риска развития ТБ вне зависимости от количества CD4-лимфоцитов и реакции на кожные пробы.
P.S.Прием изониазида должен сопровождаться приемом витамина В6 в дозе 15—25 мг/сут.
P.S.Назначение рифапентина возможно только у пациентов, не получающих APT, и лечение должно проводиться под непосредственным наблюдением медицинского персонала.
3. Профилактика инфекционных поражений комплексом Mycobacterium avium. В странах с высоким уровнем дохода для предотвращения заболеваний, вызванных МАС, рекомендуется прием макролидов (азитромицина или кларитромицина). Химиопрофилактика проводится у пациентов с количеством CD4-клеток ниже 50/мм3 и может быть прекращена после того, как на фоне APT их число превысит 100/мм 3 . МАС редко встречается в странах с низким и средним уровнем дохода, поэтому там в первичной профилактике нет необходимости.
4. Профилактика криптококкоза. Исследование сыворотки крови на криптококковый антиген следует проводить у пациентов с количеством CD4-клеток ниже 100/мм 3 . При положительном результате проводится превентивная терапия флуконазолом.
в) Иммунизация. Вакцинация при ВИЧ-инфекции весьма проблематична. Во-первых, использование живых вакцин противопоказано у пациентов с выраженной иммуносупрессией, так как это может привести к заболеванию, вызванному аттенуированными возбудителями. Во-вторых, иммунный ответ у ВИЧ-инфицированных пациентов, особенно при уровне CD4-клеток ниже 200/мм 3 , изменяется. Именно поэтому предпочтительно подождать, пока на фоне APT количество CD4-клеток превысит 200/мм3, особенно если используются живые вирусные вакцины.
Всем пациентам следует вводить конъюгированную пневмококковую вакцину и проводить ежегодную вакцинацию против гриппа. Неиммунным лицам показана вакцинация против гепатита В. В Великобритании также рекомендуются следующие дополнительные вакцины.
• Гепатит А: в группах риска.
• ВПЧ: у лиц моложе 40 лет.
• Корь, эпидемический паротит и краснуха (MMR): у лиц с отсутствием противокоревых антител.
• Менингококк: у лиц моложе 25 лет с аспленией или дефицитом комплемента, во время вспышек.
• Дифтерия / столбняк / бесклеточный коклюш (dTaP) / инактивированная вакцина против полиомиелита (ИПВ): в соответствии с общими показаниями.
• Ветряная оспа: серонегативным лицам; серопозитивные пациенты должны получить вакцину против опоясывающего герпеса.
Вакцина, содержащая бациллу Кальметта—Герена (БЦЖ), противопоказана всем ВИЧ-инфицированным пациентам.
Видео примеры лучевой диагностики туберкулеза при ВИЧ
Редактор: Искандер Милевски. 11.2023
- Профилактика оппортунистических инфекций при ВИЧ-инфекции — кратко с точки зрения внутренних болезней
- Антиретровирусная терапия (APT) ВИЧ-инфекции — кратко с точки зрения внутренних болезней
- Профилактика ВИЧ-инфекции — кратко с точки зрения внутренних болезней
- Осмотр пациентов с инфекцией передающейся половым путем — кратко с точки зрения внутренних болезней
- Жалобы у мужчин при инфекциях передающихся половым путем — кратко с точки зрения внутренних болезней
- Жалобы у женщин при инфекциях передающихся половым путем — кратко с точки зрения внутренних болезней
- Профилактика инфекций передающихся половым путем — кратко с точки зрения внутренних болезней
- Бактериальные инфекции передающиеся половым путем — кратко с точки зрения внутренних болезней
- Вирусные инфекции передающиеся половым путем — кратко с точки зрения внутренних болезней
Истории и отзывы наших пациентов

Анастасия Торош
Спасибо за понимание) записалась в тот же день,когда и позвонила) нужно было срочно. Угостили кофе. (благодарю)! Очень вежливый персонал. Помогли даже зарядить телефон))) в других клиниках на сегодня было все забито. Жду врача)

Пользователь (СберЗдоровье)
Прием прошел очень хорошо. Доктор внимательно меня выслушала, сразу поняла суть моей проблемы, все подробно объяснила, ответила на все мои вопросы. Врач мне очень понравилась, чуткая, деликатная, очень приятная. Я бы рекомендовала данного специалиста.

Отличная клиника, потрясающие врачи, которые со мной ГОВОРИЛИ И СЛУШАЛИ! Рекомендую всем! Отличное помещение, приятный персонал. Все отлично — рекомендую главным образом из-за отношения к пациентам!

Пользователь (НаПоправку)
Светлана Александровна,замечательный врач! Очень довольны приемом! Внимательная, компетентная, добрая. Консультация была долгой, все подробно разъяснила, вникала в проблему, дала советы и лечение. С нами были дети маленькие, даже им уделила внимание, пребывание было длительным, поэтому был организован досуг детей. Честно говоря я впервые встречаю такого врача.
Рекомендую однозначно и буду рекомендовать знакомым! Спасибо огромное, впечатления самые приятные, настоящий доктор от Бога.

Пользователь (НаПоправку)
Записывалась на прививку от коронавируса Спутник Лайт. Все прошло отлично, принимал Ефимов Георгий Александрович. Мне все понравилось, доктор отнесся очень внимательно, измерил давление, температуру, сделал прививку, перенесла я ее легко. И, возможно, на следующую прививку также запишусь именно в этот медицинский центр.

Нужен был экспресс тест на короновирус, с переводом. На следующий день уже рейс. Мне перезвонили, соориентировали по времени, в тот же день сделала, так что я все успела. Спасибо!

Интерьер Клиники И сотрудники ресепшн производят впечатление европейского качества, не знаю на счёт соответствия внешнего вида и квалификации врачей, сейчас только сижу в жду своего специалиста, но ценник заряжен, на мой взгляд, потому и ставлю 4 звезды

Анна Борисовна она хорошая
Вот

Пользователь НаПоправку
Хочу поблагодарить и отметить высокий уровень профессионализма, компетенций и навыков медицинской сестре процедурного кабинета. Сегодня мне ставили капельницу, впервые за долгие годы мне настолько качественно и успешно оказали эту услугу, спасибо огромное.

Пользователь (СберЗдоровье)
Выбрала этого доктора, потому что была свободная запись в этот же день, что было важно. Врач объяснила все вопросы, которые меня интересовали и поставила хорошее лечение. Прием начался без задержек.
Записаться на приём
Санкт-Петербург, ул.Ивана Черных, 25А
пн.-сб. с 9:00 — 20:00, вс. с 10:00 — 18:00
Оппортунистические заболевания

Одной из наиболее серьезных проблем для здоровья ВИЧ-позитивных людей являются так называемые оппортунистические инфекции.
Оппортунистические инфекции – это большая группа разнообразных инфекционных болезней. Объединяет их то, что они возникают только при выраженном снижении иммунитета. У здорового человека или человека, инфицированного ВИЧ с хорошим состоянием иммунитета, эти заболевания, как правило, не возникают или протекают в легкой форме.
В связи с возможностью возникновения этих болезней человек, живущий с ВИЧ, должен контролировать состояние своего иммунитета. Основным анализом, показывающим, что происходит с иммунной системой, является иммунограмма. Основным показателем в этом анализе является уровень СD4-клеток. Если этот показатель 800 клеток и выше, то с иммунитетом все в порядке. Уровень СD4-клеток ниже 350 клеток свидетельствует о выраженном снижении иммунитета и высоком риске возникновения оппортунистических инфекций.
Важно помнить!
Избежать возможного заражения другими инфекциями позволят следующие правила:
• употреблять в пищу непрожаренное или сырое мясо, рыбу
• есть сырые куриные яйца, яичницу-глазунью
• пить сырую воду (особенно за городом)
• парное молоко (козье, коровье)
• есть немытые фрукты, овощи
Если в доме есть кошка.По возможности надо доверить уход, уборку за кошкой другому человеку. Если такой возможности нет, необходимо использовать при уборке за животным резиновые перчатки. После уборки необходимо тщательно вымыть руки.
Если у Вас дома кто-то заболел(грипп, ОРЗ, кишечная инфекция и т.д.) необходимо этого человека изолировать, максимально ограничить общение с ним. При уходе за таким больным необходимо использовать средства индивидуальной защиты (маска, при необходимости перчатки).
Основные оппортунистические заболевания:
Туберкулез.
Считается, что туберкулез это заболевание легких. Это не совсем так. Помимо легких бактерия – возбудитель туберкулеза (бацилла Коха) способна поражать практически любые органы: кишечник, кости, почки, половые органы и т.д.
При ВИЧ-инфекции туберкулез протекает более агрессивно.
Бактерия-возбудитель распространяется по крови и попадает в разные органы и ткани. При этом поражения легких может вообще не быть.
Если отмечается утомляемость, потливость, температура в пределах 37,2 – 37,5° С более 1 недели, кашель, необходимо срочно обратиться к врачу-специалисту (фтизиатру) и пройти обследование.
Основными способами выявления туберкулеза являются флюорограмма (разновидность рентгена легких) и проба Манту или Диаскин-тест. Эти исследования необходимо проходить минимум 2 раза в год.
Вовремя выявленный туберкулез может быть вылечен.
Пневмоцистная пневмония (ПЦП).
Возбудитель ПЦП широко распространен среди людей. При нормальных показателях иммунитета этот микроб находится в легких, но заболевания не вызывает.
Болезнь возникает только на фоне резкого снижения иммунитета. Такое состояние возникает на поздней стадии ВИЧ-инфекции – стадии СПИДа.
Как видно из названия заболевание протекает с поражением легких. Отмечается сухой кашель, одышка, температура. Эти симптомы — достаточно серьезный повод, чтобы заподозрить ПЦП и обратиться к врачу.
ПЦП лечится Бисептолом по специальной схеме.
Люди, живущие с ВИЧ/СПИД, при показателях CD4 ниже 200 клеток, даже при отсутствии признаков ПЦП, должны постоянно принимать этот препарат с профилактической целью.
Конкретные схемы приема препарата назначает врач.
Цитомегаловирусная инфекция (ЦМВИ).
Возбудитель этой инфекции широко распространен среди людей. Считается, что до 80% всех людей инфицированы этим вирусом. При этом заболевание развивается в крайне редких случаях.
У ВИЧ-позитивных людей, особенно при снижении показателей иммунограммы, цитомегаловирус может вызывать поражения самых разных органов – от легких до глаз и головного мозга. Из частых признаков болезни можно отметить длительное повышение температуры, выраженное снижение аппетита, боли в мышцах, суставах, потливость (особенно по ночам).
Лечение этого заболевания достаточно сложное, дорогостоящее и продолжительное.
Герпес (герпетическая инфекции).
Это широко распространенное среди людей заболевание. Герпес – хроническая вирусная инфекция. Однажды попав в организм человека, вирус герпеса остается в нем на всю жизнь.
Если состояние иммунитета хорошее, то возбудитель себя никак не проявляет (в этом случае человек может не знать, что он заражен вирусом герпеса). Стрессы, тяжелые инфекции, снижение иммунитета при ВИЧ-инфекции приводят к обострению болезни.
У людей, живущих с ВИЧ/СПИД, герпес протекает тяжело. Высыпания на коже могут занимать большие участки. Кроме пузырьков могут образовываться длительно незаживающие язвы. Возможно поражение глаз, головного мозга.
Существующие препараты полностью герпес не вылечивают. Тем не менее, они активно подавляют вирус и позволяют добиться исчезновения признаков бо-лезни на длительное время.
Токсоплазмоз.
В отличие от предыдущих инфекций токсоплазмоз передается человеку от животных. По современным представлениям до 30% населения инфицировано этим паразитом. Основную опасность в плане заражения для человека представляют кошки. Они могут выделять возбудителя с испражнениями. При этом сами кошки не болеют.
Крайне редко можно заразиться при употреблении сырого мяса.
У людей, живущих с ВИЧ, токсоплазмоз наиболее часто протекает с поражением нервной системы, в первую очередь головного мозга. Это менингиты, энцефалиты, абсцессы головного мозга.
Для выявления токсоплазмоза используются специальные лабораторные тесты и компьютерная томография головного мозга.
Основные признаки токсоплазмоза:
• длительное повышение температуры
При появлении у ВИЧ-инфицированного человека
этих симптомов настоятельно рекомендуется обратиться к врачу.
Своевременное обращение к врачу
и точное выполнение его предписаний
– залог успеха в лечении оппортунистических заболеваний.
КОНТРОЛИРУЮЩИЕ ОРГАНЫ
 |  |  | ||
| Министерство здравоохранения Российской Федерации | Министерство здравоохранения Ярославской области | Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ярославской области | Федеральная служба по надзору в сфере здравоохранения | МЧС России |
Оппортунистические инфекции
Оппортунистические инфекции– это инфекции, вызванные возбудителями, которые не вызывают заболевания у человека с нормальным иммунитетом, но могут быть смертельно опасны для больных с резко сниженным иммунитетом.
Оппортунистические инфекции представляют серьезную, часто жизнеугрожающую, проблему при лечении гематологических и онкологических заболеваний, так как химиотерапия обычно сопровождается снижением числа лейкоцитов (лейкопенией) и, соответственно, угнетением иммунитета. Наиболее сложным является ранний период после трансплантации костного мозга, когда собственный иммунитет организма особенно резко снижен.
Оппортунистические инфекции могут быть вызваны различными бактериями, вирусами или простейшими. Очень серьезную и распространенную проблему для больных в состоянии аплазии представляют грибковые инфекции, прежде всего вызванные грибами родов кандида (кандидоз) и аспергилл (аспергиллез). Для лечения и профилактики инфекций больным необходимы современные антибактериальные, противогрибковые и противовирусные препараты, иногда в течение долгого времени.
Оппортунистические инфекции возникают и при других иммунодефицитных состояниях – как приобретенных (например, СПИД), так и врожденных.
Значимость первичной диагностики ВИЧ при оппортунистических инфекциях
Людям с неподтверждённым статусом ВИЧ, у которых выявлена любая болезнь из числа часто встречающихся оппортунистических инфекций при инфицировании ВИЧ, рекомендуется скрининговое обследование на ВИЧ и дальнейшая консультация у специалиста. Доктор обязан разъяснить человеку причины, которые сподвигли его выдать направление на диагностику ВИЧ, и значимость полученных результатов анализа для дальнейшего лечения (в случае необходимости). Диагностика – процедура добровольная. За пациентом всегда сохраняется право отказа от исследования.

Первичный анализ ВИЧ-статуса состоит из:
- предварительной консультации у врача;
- серологического теста на иммуноглобулины к ВИЧ (обычно экспресс-методами либо с помощью ИФА), подтверждённого вестерн-блоттингом;
- постдиагностической консультации (несмотря на результаты теста, содержит сведения о снижении опасного поведения).
В случае положительного результата диагностики предусмотрено первичный клинический осмотр пациента с целью установления инкубационной стадии ВИЧ, а также обнаружения сопутствующих патологий.
Перечень оппортунистических заболеваний, возникающих на фоне СПИДа
Среди распространённых оппортунистических инфекций, вызванных ВИЧ, как правило, встречаются:
- CMV;
- HHV-6;
- вирус Эпштейна-Барра;
- туберкулёз;
- токсоплазмоз;
- плазмоклеточная пневмония.
ВИЧ-инфекция и оппортунистические инфекции
ВИЧ-инфекция – инфекционное заболевание, вызываемое вирусом иммунодефицита человека, характеризующееся многолетним течением, клинически связанным с прогрессирующим снижением иммунитета, приводящим на последней стадии заболевания к синдрому приобретенного иммунодефицита (СПИД), для которого характерно развитие тяжелых форм оппортунистических заболеваний.
Диагностика ВИЧ-инфекции включает два этапа: установление собственно факта инфицирования ВИЧ и клиническая диагностика. Установление факта инфицирования осуществляется путем комплексной оценки эпидемиологических данных, результатов клинического обследования и лабораторных исследований. Клиническая диагностика ВИЧ-инфекции проводится после того, как факт инфицирования установлен. Традиционно клиническая диагностика сводится к установлению стадии заболевания и характеристике его течения. За определением стадии неразрывно следует прогнозирование течения заболевания, а также выбор тактики лечения.
Как во время острой стадии, так и на стадии СПИДа, клинические проявления ВИЧ-инфекции неспецифичны и не позволяют однозначно поставить диагноз. Лабораторная диагностика ВИЧ-инфекции включает исследования для постановки диагноза ВИЧ-инфекции, мониторинга течения заболевания и эффективности терапии.
Человек, однажды инфицированный ВИЧ, остается его носителем до конца жизни. В течение многих лет после инфицирования самочувствие зараженных ВИЧ людей остается обычным, очевидных клинических проявлений инфицирования нет и присутствие ВИЧ в организме зараженного человека можно обнаружить только при проведении диагностического лабораторного исследования.
В то же время, несмотря на отсутствие заметных симптомов, ВИЧ-инфекция вызывает в организме человека активный патологический процесс, который постепенно истощает защитные механизмы организма человека. По прошествии многих лет у подавляющего большинства инфицированных людей наблюдается клинически выраженное ослабление иммунной системы организма, и, по устоявшейся терминологии, развивается «СПИД» – синдром приобретенного иммунодефицита. Этот синдром проявляется в развитии угрожающих для жизни больного инфекционных заболеваний, чаще всего вызванных малоопасными для здоровых людей условнопатогенными микроорганизмами, или появлением онкологических заболеваний (эти нозологические формы определяют как «оппортунистические заболевания»). Больной с диагнозом СПИДа при отсутствии специального лечения, направленного на подавление репликации ВИЧ, умирает от оппортунистических заболеваний в среднем в течение одного года. Оппортунистические и вторичные инфекции выступают основной причиной летальных исходов у больных на поздних стадиях ВИЧ-инфекции.
Оппортунистические инфекции могут иметь протозойную, грибковую, бактериальную и вирусную природу. Среди простейших на первое место по значению среди «оппортунистов» может быть отнесена токсоплазма: церебральный токсоплазмоз является главной причиной поражения ЦНС при ВИЧ-инфекции.
Среди грибов лидирующее место сохраняют пневмоцисты, поскольку пневмоцистная пневмония остается самым характерным серьезным проявлением ВИЧ-инфекции по своей частоте и летальности, а также самым частым оппортунистическим поражением легких на поздних стадиях болезни. Повсеместно распространены грибы рода Candida, которые у больных ВИЧ-инфекцией могут вызвать тяжелое поражение любого органа.
К наиболее важным «оппортунистам» относятся также широко распространенные Cryptococcus neoformans. В последние годы все большее значение в качестве оппортунистических возбудителей приобретают аспергиллы. Поражения, вызванные ими, чаще обнаруживают при аутопсии, однако описаны и тяжелые клинически выраженные варианты поражения внутренних органов. К эндемичным оппортунистическим микозам относят гистоплазмоз, бластомикоз и паракокцидиоидомикоз, а также зигомикоз (мукормикоз), которые могут вызывать тяжелые поражения внутренних органов или генерализацию процесса с высокой летальностью. Эндемичные микозы связаны с определенной географической зоной, однако некоторые из них уже описаны среди больных ВИЧинфекцией в странах Восточной Европы как завозные случаи, и нельзя исключить возможность их завоза в Россию.
Оппортунистические паразитозы и микозы становятся все более распространенными; появляются новые для человека паразитозы (микроспоридиоз); в качестве оппортунистических агентов более часто выявляют патогенных возбудителей (токсоплазмы, аспергиллы, криптококки); ряд этих возбудителей может передаваться при оказании медицинской помощи: например, пневмоцисты (распространение которых и раньше было актуальным в проблеме внутрибольничных инфекций), а также токсоплазмы и висцеральный лейшманиоз, которые могут передаваться при переливании крови, трансплантации костного мозга и других органов. Кроме этого, токсоплазмоз и лейшманиоз, а также стронгилоидоз приводят к тяжелому поражению клеточного иммунитета, в основном к снижению уровня CD4+ Т-лимфоцитов; таким образом, при этих заболеваниях на фоне ВИЧ-инфекции происходит еще большее усугубление иммунодефицита, что способствует массивной диссеминации возбудителей в организме больного с развитием тяжелого течения заболевания.
Из бактериальных инфекций наибольшее значение в настоящее время имеет туберкулез, который на поздних стадиях ВИЧ-инфекции приобретает все черты тяжелого вторичного заболевания. Туберкулез — основная причина смерти больных ВИЧ-инфекцией: на поздних стадиях ВИЧ-инфекции от туберкулеза умирает более 50% больных. Причиной бактериальных пневмоний чаще всего бывает Streptococcus pneumoniae, реже регистрируют пневмонии, вызванные стафилококками, гемофильной палочкой, клебсиеллами. Увеличивается число больных с атипичным микобактериозом. Чаще стал диагностироваться бациллярный ангиоматоз как проявление бартонеллезной инфекции.
По частоте и значимости среди оппортунистических вирусных инфекций лидирует ЦМВИ. Развиваясь на поздних стадиях ВИЧ-инфекции, цитомегаловирусные поражения периферической и центральной нервной системы, ЖКТ, легких, глаз занимают одно из первых мест среди причин смерти больных. Часто регистрируют поражения, вызванные вирусами простого герпеса 1 и 2 типов, вирусом Varicella zoster, однако среди причин летальных исходов они пока фигурируют редко. Саркома Капоши регистрируется все реже благодаря внедрению в клиническую практику высокоактивной АРВТ. Среди опухолей актуальны различные лимфомы (ходжкинского и неходжкинского типов).
Сроки развития различных оппортунистических заболеваний тесно связаны с глубиной иммунодефицита: большинству из них присуща своя «очередность». Наиболее ранний клинический показатель прогрессирующего иммунодефицита — кандидоз слизистых оболочек.
За ним следуют бактериальные пневмонии, туберкулез легких, герпетические поражения, волосатая лейкоплакия, интраэпителиальная неоплазия шейки матки, рак шейки матки. При более глубоком поражении иммунной системы (число CD4-клеток ниже 0,2.109/л) развиваются локализованная саркома Капоши, лимфомы, пневмоцистная пневмония, тяжелые грибковые инфекции (от кандидозного эзофагита до поражения внутренних органов и грибкового сепсиса), внелегочный и генерализованный туберкулез, диссеминированная и хроническая герпетическая инфекция, прогрессирующая многоочаговая лейкоэнцефалопатия.
Затем, как правило, при снижении количества CD4-клеток ниже 0,1-0,05.109/л развиваются распространенная/генерализованная саркома Капоши, криптококковый менингит, токсоплазмозный энцефалит, манифестные формы цитомегаловирусной инфекции, атипичные микобактериозы, хронический криптоспоридиоз, микроспоридиоз. Этот уровень снижения иммунитета сопутствует нарастанию истощения, развитию периферической нейропатии, деменции, лимфомы центральной нервной системы, кардиомиопатии, вакуолярной миопатии, прогрессирующего полирадикулоневрита, иммунобластной лимфомы. Кроме того, у 40–60% пациентов различные оппортунистические заболевания проявляются как микст-инфекция, что утяжеляет их течение, затрудняет диагностику и лечение. Некоторые оппортунистические возбудители становятся резистентными к применяемому лечению.
В РФ в последние годы отмечается значительный рост числа больных ВИЧинфекцией, выявляемых на поздних стадиях болезни. Диагноз ВИЧ-инфекции у них устанавливают обычно при госпитализации: эти пациенты доживают до тяжелых проявлений вторичных (оппортунистических) заболеваний, не зная о своем ВИЧ-статусе.
Лечение таких больных представляет большие трудности из-за поздней диагностики ВИЧ-инфекции и вторичных поражений, тяжелого характера их течения и частого сочетания нескольких заболеваний на фоне низких параметров иммунитета. В настоящее время основными причинами смерти больных на поздних стадиях ВИЧ-инфекции в России являются туберкулез (66,5%), кандидоз пищевода и внутренних органов (12,0%), манифестная цитомегаловирусная инфекция (3,0%), пневмоцистная пневмония (1,9%), церебральный токсоплазмоз (1,5%), лимфопролиферативные заболевания (0,7%). Значительную часть составляют нерасшифрованные вторичные заболевания (22,4%) и «изнуряющий синдром» (6,8%). Это свидетельствует о трудности клинической диагностики и лабораторного подтверждения различных вторичных поражений у больных ВИЧ-инфекцией, что связано с наличием выраженного иммунодефицита.
Особенности развития и проявления оппортунистических поражений у больных ВИЧ-инфекций определяют требования к применению тестов лабораторной диагностики. Самый распространенный способ диагностики инфекционных болезней – определение специфических АТ (серологическая диагностика) не эффективен при наличии выраженного иммунодефицита. Выявление ДНК/РНК микроорганизма без определения концентрации может свидетельствовать о носительстве и не является однозначным подтверждением активной инфекции. Одна из задач лабораторной диагностики оппортунистических инфекций – разработка методов ПЦР для определения концентрации ДНК/РНК микроорганизма и установление диагностически значимого уровня для выявления манифестной инфекции.




